
L’hallux rigidus désigne l’arthrose de l’articulation métatarso-phalangienne de l’hallux. Cette arthrose correspond à l’usure du cartilage (= surface de glissement) entre le métatarsien et la phalange à la base du gros orteil. Cette usure progressive entraîne le frottement « os contre os » des surfaces articulaires, produisant secondairement des excroissances osseuses périphériques (« ostéophytes » ou « becs de perroquets ») déformant l’articulation.
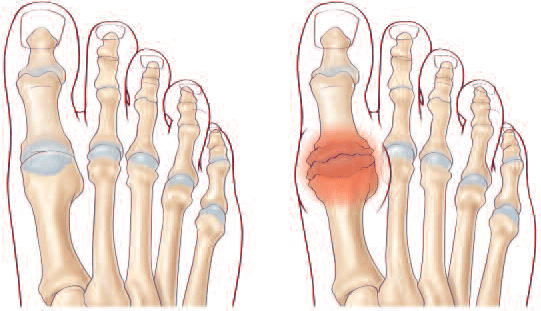
L’hallux rigidus est une affection dégénérative, le plus souvent sans cause connue (« idiopathique »).
L’usure du cartilage entraîne une douleur et la production d’ostéophytes bordant les surfaces articulaires diminuent progressivement les mobilités : l’articulation s’enraidit.
La raideur et la douleur s’aggravent au fur et à mesure ; elles se manifestant à la marche, lors du déroulé du pas, notamment en dorsiflexion du gros orteil (orteil relevé vers le haut). Les excroissances osseuses périphériques (ostéophytes) peuvent devenir volumineuses et entraîner une gêne au chaussage (pour l’hallux rigidus, la gêne est plus souvent secondaire, contrairement à l’hallux valgus). Ces excroissances se développent principalement à la partie dorsale (au-dessus) du gros orteil qui reste le plus souvent normalement axé (contrairement à l’hallux valgus).
En l’absence de traitement, les cas les plus évolués de conflits au chaussage sont à l’origine de « bursites » et de cors qui, négligés, peuvent s’infecter. La bursite infectieuse peut même se compliquer d’ « arthrite » (infection de l’articulation) et d’ « ostéite » (infection de l’os) chez les patients négligents ou fragiles (diabétiques, artéritiques…).
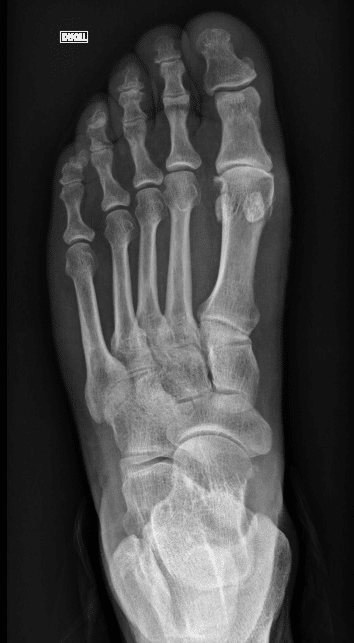
Le diagnostic de l’hallux rigidus est clinique (= basé sur un examen physique) et s’appuie sur une articulation métatarso-phalangienne du gros orteil déformé par des ostéophytes péri-articulaires et dont les mobilités sont limitées et douloureuses (par comparaison au côté opposé, s’il est sain).
Des radiographies standards du pied (souvent bilatérales) sont réalisées (face et profil, debout en appui) afin de confirmer le diagnostic (réduction de l’espace dédié au cartilage et pincement entre les extrémités osseuses, excroissances osseuses notamment dorsales), et d’évaluer l’architecture globale du pied (plat/creux, longueur des rayons latéraux…).
D’autres examens comme une IRM, un scanner, une scintigraphie sont parfois demandés en complément.
L’adaptation du chaussage, large et à semelle à rigide (type chaussure de randonnée), reste un temps efficace pour les petites déformations.
Le port d’une semelle orthopédique peut parfois améliorer la statique du pied et atténuer les conséquences de cette déformation.
Les antalgiques (médicaments contre la douleur) ou anti-inflammatoires peuvent soulager provisoirement les symptômes en cas de crise douloureuse (après marche prolongée par exemple). Les infiltrations (corticoïdes ou viscosupplémentation) sont parfois recommandées. La rééducation a peu de place dans le traitement de l’hallux rigidus.
Malheureusement, aucun traitement médical ne peut régénérer efficacement le cartilage d’un hallux rigidus installé.
Cependant, en cas d’échec ces mesures « médicales », si une gêne importante persiste, plusieurs options chirurgicales peuvent être discutées.
Dans les cas plutôt débutants d’hallux rigidus, et selon les morphotypes, un premier type d’intervention permet de préserver les mobilités articulaires : elle consiste à enlever les ostéophytes péri-articulaires ( « arthrolyse ») pour redonner de la mobilité et/ou à « décomprimer » l’articulation par des coupes osseuses spécifiques ( « ostéotomies ») permettant de réduire les forces appliquées sur le cartilage usé.
Le but de ces gestes dits « conservateurs » est de maintenir des mobilités articulaires modestes et peu douloureuses encore quelques années, le temps d’une dégradation plus complète de l’hallux rigidus. La résection des ostéophytes évite surtout les conflits douloureux au chaussage.
Malheureusement les prothèses de cette articulation ne donnent pas à ce jour de résultats fiables et durables.
Dans les cas les plus évolués (et cela reste la situation la plus fréquente), il pourra donc vous être proposé un blocage définitif de l’articulation arthrosique : l’arthrodèse métatarso-phalangienne. Elle consiste à reséquer les deux versants articulaires, pour faire consolider les deux segments osseux dans une position donnée. La déformation articulaire de l’hallux rigidus est ainsi corrigée de manière efficace et durable ; la douleur disparaît par résection de l’articulation douloureuse. Ce blocage s’effectue dans une position qui vous est propre, en fonction de la morphologie de votre pied notamment.
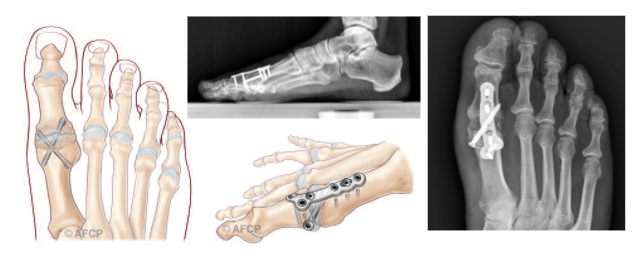
L’arthrodèse métatarso-phalangienne permet une correction fiable et durable des hallux rigidus. Elle entraîne cependant une diminution des mobilités de la colonne du premier orteil, en partie compensée par les articulations voisines. La gêne liée au blocage de l’articulation métatarso-phalangienne reste ainsi limitée, l’articulation située entre les deux phalanges (inter-phalangienne) suffisant généralement pour compenser cette perte de mobilité et vous permettre de dérouler le pas quasiment normalement. L’arthrodèse peut constituer une gêne dans certaines positions qui impliquent normalement une flexion dorsale importante du gros orteil tel que s’agenouiller.
Néanmoins, les modalités de chaussage peuvent en être modifiées, l’articulation inter-phalangienne ne pouvant s’adapter seule et autant qu’avant à une diversité importante de hauteur de talon (3-4 cm maximum). Du fait de la résection des surfaces articulaires, cette arthrodèse a également pour effet un léger raccourcissement (5mm environ), ne modifiant généralement pas le type ou la pointure de chaussage
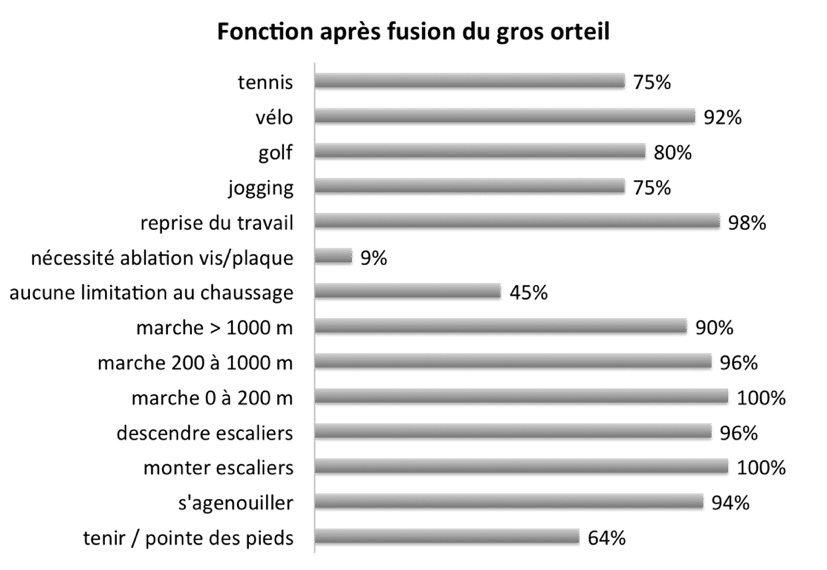
L’opération pour corriger l’hallux rigidus est décidée en fonction de l’importance des douleurs, de la gêne quotidienne et des difficultés au chaussage. L’objectif premier est de faciliter le chaussage et de retrouver une marche normale et indolore. La poursuite d’activités sportives, de danse ou de randonnée, conditionnée par les capacités de récupération propres à chacun, ne constitue pas l’objectif principal de l’intervention.
Vous êtes la seule personne à même d’évaluer l’importance de votre gêne dans la vie quotidienne (chaussage au quotidien, gêne sportive ou professionnelle), et de décider le bon moment pour vous faire opérer d’un hallux rigidus.
Si la douleur (ou déformation) commence à s’étendre aux autres orteils (report d’appui sur les orteils adjacents), il est recommandé de ne pas trop attendre avant de prendre avis auprès d’un chirurgien.
Si la gêne est uniquement esthétique, l’opération est alors déconseillée car les risques de l’opération d’un hallux rigidus sont alors plus importants que les bénéfices.
Renvoyez le consentement signé qui vous a été remis lors de la consultation, en conservant une photocopie. C’est aujourd’hui la condition légale pour être opéré d’un hallux rigidus.
Achetez une paire de chaussures de décharge (HALTEN de chez PODONOV ou GEMINI de chez ISO, détails fournis par le secrétariat du chirurgien), qui vous a été prescrite. Il vous faudra absolument vous munir de cette paire de chaussures le jour de l’intervention. L’appui total et immédiat sera autorisé avec ces chaussures. Les béquilles sont parfois utiles un ou deux jours, le temps de retrouver de bonnes sensations à la marche.
Coupez vos ongles courts, enlevez le vernis à ongle et éventuellement prenez rendez-vous chez un pédicure-podologue si cela est difficile. Traitez les problèmes mycosiques éventuels. Observez une hygiène stricte des pieds avec des bains de pied quotidiens, la semaine précédant la chirurgie pour corriger votre hallux rigidus.
Signalez (au secrétariat du chirurgien, par téléphone ou e-mail) tout problème infectieux général (respiratoire, urinaire, ou autre) ou local (plaie, ongle incarné). Celui-ci pourrait conduire à reporter votre intervention.
Le tabagisme majore nettement les complications : troubles de cicatrisation et infection secondaire, non consolidation des corrections ou fusions osseuses. La chirurgie de l’hallux rigidus ne sera pratiquée que si vous arrêtez tout tabagisme au moins six semaines avant et trois mois après l’intervention. Soyez honnête vis-à-vis de cet engagement ; parlez-en avec votre médecin traitant, un tabacologue ou encore hypnothérapeute ; n’hésitez pas à demander un report d’intervention à votre chirurgien si le sevrage est difficile à mettre en place.
Les techniques chirurgicales et de gestion du confort du patient en post-opératoire ont beaucoup évolué depuis 20 ans.
La chirurgie du pied garde à tort la réputation d’être douloureuse. La prise en charge de la douleur est aujourd’hui pourtant prioritaire. Les techniques disponibles vous seront détaillées, notamment lors de la consultation d’anesthésie à Santy, qui est évidemment obligatoire avant une opération sur un hallux rigidus.
L’anesthésiste vous expliquera, lors de cette consultation, les modalités et les choix possibles d’anesthésie adaptée à la chirurgie et à vos problèmes de santé. Lors de cette consultation, un point sera fait sur vos traitements médicamenteux.
L’anesthésie peut être générale ou loco-régionale (englobant le bas de la jambe, la cheville et le pied). Le choix de la modalité d’anesthésie n’influe pas sur la technique chirurgicale ou la sortie (le jour même dans 99% des cas).
La chirurgie dure entre 40 min et 1h15 selon les difficultés rencontrées et les éventuels gestes associés. Un garrot à la cheville est utilisé pour interrompre l’arrivée du sang et mieux visualiser les structures pendant l’intervention.
L’incision de quelques centimètres se situe à la face interne du pied, centrée sur la bosse, à la jonction entre la peau dorsale et plantaire.
Arthrolyse-Décompression : après ablation des ostéophytes bordant les surfaces articulaires (« arthrolyse »), le chirurgien réalise des coupes osseuses (« ostéotomies ») dont le but est de décomprimer et/ou de réorienter les surfaces articulaires restantes. La fixation de ces ostéotomies requiert de courtes vis, le temps de la consolidation osseuse.
Arthrodèse : après ablation des ostéophytes bordant les surfaces articulaires, le chirurgien procède à la résection des surfaces articulaires usées pour mettre en contact les surfaces osseuses de la tête métatarsienne et de la base phalangienne. La position d’immobilisation dépendra de la morphologie de votre pied. Le maintien de cette position de blocage requiert une courte plaque avec quelques vis, le temps de la consolidation osseuse (deux à trois mois).
Le retour à domicile a lieu le jour même dans l’immense majorité des cas ( « chirurgie dite ambulatoire »). La chirurgie de l’avant pied ne nécessite pas de centre de rééducation. Une maison de convalescence n’est pas nécessaire (la marche étant possible avec la paire de chaussures de décharge prescrite).
Pendant l’hospitalisation, c’est le bulletin de séjour qui fait fonction d’arrêt de travail.
Lors de votre départ, il vous sera remis :
NB : le bon de transport n’est pas un droit, mais une prescription médicale
Le pansement fait au bloc opératoire (constituant une sorte de « plâtre mou ») est à conserver sans être refait (sauf en cas de problème majeur : trop compressif ou souillé et perméable) jusqu’à la première consultation avec le chirurgien entre le cinquième et le quinzième jour après l’intervention.
Il est fortement recommandé de ne pas marcher pied nu le premier mois qui suit l’opération d’hallux rigidus. La marche est cependant possible sans restriction avec une chaussure orthopédique pour un mois environ. Puis le relai se fait pour un mois complémentaire par une chaussure plutôt large et souple, plate (type basket).
Pour lutter contre l’œdème (en particulier les 3-4 premiers jours post-opératoires), vous devez garder le pied opéré de l’hallux rigidus surélevé lorsque vous êtes en position assise ; et surélever les pieds de votre lit, au minimum les 15 premiers jours. Vous pouvez faire des exercices d’auto-rééducation active (mobilisation volontaire de vos orteils et de votre pied). Il est conseillé de limiter la marche à 15 min toutes les 2 heures. Mettez un pack de froid sur votre pied pendant 10 min à renouveler autant que nécessaire, toutes les 2 heures au début si besoin.
Les douches nécessitent de protéger impérativement le pansement de votre pied avec un sac plastique hermétique.
Les douleurs post-opératoires après une chirurgie d’hallux rigidus ont considérablement diminué grâce à la modification des techniques (petites incisons, stabilité des montages) et à l’amélioration des techniques d’anesthésie. La majorité des patients ne ressent qu’une douleur modérée et de courte durée (deux à cinq jours). Parmi les prescriptions médicamenteuses, la prise de Vitamine C pendant 45 jours est indispensable pour améliorer l’efficacité des traitements de la douleur. La chaussette de contention doit être conservée pendant trois semaines du côté opposé à la chirurgie. Un traitement anticoagulant n’est prescrit qu’en cas d’antécédent personnel de phlébite.
En cas de problèmes (douleurs, fièvre …), mettez-vous en contact rapidement avec le secrétariat du chirurgien (heures ouvrables). Il est toujours possible, en urgence, de montrer votre pansement à une infirmière libérale ou aux urgences.
Les consultations post-opératoires ont lieu environ une semaine après la chirurgie de l’hallux rigidus (pour le premier pansement) et à la sixième semaine avec le chirurgien, au centre SANTY, afin de contrôler la cicatrisation, de pratiquer des radiographies de contrôle (qui vous seront remises pour être montrées à votre médecin et à votre kinésithérapeute) et de vous prescrire éventuellement de la rééducation.
La récupération reste longue. Le gonflement post-opératoire, indolore, dure en moyenne deux à trois mois, mais il peut persister jusqu’à six mois, en fonction du geste chirurgical réalisé et de votre terrain circulatoire. Un chaussage « fin » ne sera pas possible avant au moins quatre à six mois.
Pour plus d’information sur les suites opératoires d’un hallux rigidus, n’hésitez pas à consulter les fiches infos (consignes post-opératoires 1 et 2)