Le disque intervertébral lombaire est une pièce « d’usure » de la colonne vertébrale. Il possède deux parties : un anneau périphérique ou annulus fibrosus, véritable joint d’étanchéité du disque, et un noyau rempli de gel amortisseur, appelé nucleus pulposus.
Avec l’usure, le noyau se fragmente en plusieurs parties et perd son eau.
En cas de déchirure de l’anneau (par traumatismes répétés), un fragment de noyau peut sortir du disque par cette « fuite » : c’est la hernie discale.
La déchirure du disque entraîne une inflammation locale responsable d’une contracture réflexe : c’est la cervicalgie aiguë ou torticolis.
Le fragment de hernie discale, s’il migre en direction d’une racine nerveuse (dans le canal rachidien ou à la sortie de celui-ci), entraîne une irritation de cette racine. L’irritation provoque une douleur dans le trajet des fibres nerveuses correspondant à la racine, c’est-à-dire une douleur traçante dans le membre supérieur situé du côté de la hernie discale. On parle de névralgie cervico brachiale (NCB).
L’irritation nerveuse peut entraîner une paralysie (partielle ou complète) dans le membre supérieur concerné, une douleur très vive empêchant le patient de dormir (névralgie hyperalgique). Dans ces deux cas, une chirurgie est préconisée pour soulager la racine nerveuse.
En l’absence de critère de gravité, la douleur doit être traitée médicalement (repos, anti-inflammatoires, traitement antalgique fort) dans un premier temps. En cas de NCB rebelle au traitement médical, un bilan radiographique et IRM permet de localiser le niveau de la hernie discale cervicale, de déterminer son volume et sa zone de migration. Une infiltration sous scanner peut alors être proposée pour appuyer le traitement médical. En cas de douleur persistant plus de trois mois, on peut porter l’indication d’une chirurgie si l’imagerie est concordante avec la symptomatologie du patient.
Il est indiqué en première intention. Le principe est de faire cesser l’irritation de la racine nerveuse par des moyens physiques et médicamenteux.
Le repos est recommandé mais le maintien d’un tonus musculaire est nécessaire. En cas de hernie discale cervicale, le port d’un collier cervical souple devra être le plus court possible et uniquement nocturne.
Le port de charge est à proscrire pour éviter les phénomènes de traction sur la racine.
L’injection de dérivés cortisonés peut être réalisée, sous contrôle d’un scanner, à l’entrée du foramen intervertébral au niveau duquel siège la hernie discale cervicale. Cette infiltration est réalisée par un médecin radiologue. Elle peut apporter une indolence prolongée et constitue un test diagnostique intéressant pouvant corréler une image conflictuelle à la douleur du patient.
Les racines cervicales sont plus tolérantes à l’irritation que les racines lombaires : le traitement médical peut être prolongé, mais doit amener une guérison complète de la douleur radiculaire (NCB) en six mois au plus. En cas de persistance des douleurs, la discussion chirurgicale devient légitime.
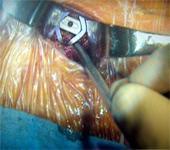
La chirurgie est indiquée soit en urgence (NCB paralysante, hyperalgique), soit après échec du traitement médical.
Le but de l’opération est de supprimer l’irritation de la racine nerveuse en supprimant sa cause : la hernie discale cervicale.
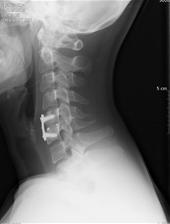
À l’étage cervical, la moelle épinière crée une barrière à l’abord postérieur de la hernie discale cervicale : la technique de référence consiste en la résection de la hernie et du disque dans sa totalité par un abord antérieur dans le cou (on parle de discectomie – arthrodèse).
L’indication de chirurgie est portée par le chirurgien, et nécessite un consentement éclairé du patient.
Le chirurgien doit expliquer les causes des douleurs au patient, l’évolution possible en l’absence de traitement, le traitement nécessaire, avec ses contraintes et risques propres.
L’intervention se déroule sous anesthésie générale. Une consultation avec le médecin anesthésiste est donc obligatoire avant toute intervention sur une hernie discale cervicale.
Le chirurgien aborde la colonne vertébrale par l’avant du cou. L’incision cutanée est centrée sur le niveau discal à opérer (un contrôle radiographique est réalisé systématiquement avant l’incision) et latéralisée selon la main dominante du chirurgien (à droite pour un droitier). Elle mesure en moyenne 2,5 cm de long. L’utilisation d’un microscope, d’un grossissement optique dépend de l’habitude du chirurgien.
Après avoir procédé à l’ablation du disque et de la hernie, le chirurgien remplace l’espace discal par un implant (cage inter-somatique), remplit d’autogreffe ou d’un substitut osseux. Cet implant a pour but de permettre la fusion entre les vertèbres en position fonctionnelle.
Elle est de deux nuits : le patient entre le jour même ou bien la veille de la chirurgie, se lève avec le kinésithérapeute le jour de l’intervention, se repose le lendemain (ablation du Redon, radio de contrôle) puis retourne chez lui le surlendemain.
Durant six semaines, le patient doit suivre des consignes d’hygiène vertébrale pour permettre la consolidation : le port de charge est proscrit.
La marche est recommandée. La reprise de la conduite automobile est possible quinze jours après l’opération.
Aucune contention (collier, minerve) n’est nécessaire après l’intervention sur une hernie discale cervicale.
La reprise de travail est possible un mois après l’intervention, en fonction des contraintes subies au cours de l’activité professionnelles.
La rééducation est optionnelle (levée des tensions musculaires, gainage).